Hipertensión, la enfermedad silenciosa
Conocida como la enfermedad silenciosa porque no produce síntomas y puede pasar inadvertida. La hipertensión es más frecuente a partir de los 40 años, aunque puede aparecer a cualquier edad. Hay predisposición familiar, aunque se da también en personas sin antecedentes. Veamos qué es y cómo se puede combatir para evitar graves riesgos en nuestra salud.
La hipertensión, también conocida como tensión arterial alta o elevada, es un trastorno en el que los vasos sanguíneos tienen una tensión persistentemente alta, lo que puede hacer que llegue a dañarlos. La tensión arterial es la fuerza que ejerce la sangre contra las paredes de los vasos (arterias) al ser bombeada por el corazón. Cuanto más alta es la tensión, más esfuerzo tiene que realizar el corazón para bombear. La presión máxima se obtiene en cada contracción del corazón y la mínima, con cada relajación.
Por qué es peligrosa
La hipertensión supone una mayor resistencia para el corazón, que responde aumentando su masa muscular para hacer frente a ese sobreesfuerzo. Este incremento de la masa muscular acaba siendo perjudicial porque no viene acompañado de un aumento equivalente del riego sanguíneo y puede producir insuficiencia coronaria y angina de pecho. Además, el músculo cardiaco se vuelve más irritable y se producen más arritmias.
Pero no solo eso. La hipertensión propicia otros trastornos como la arterioesclerosis y fenómenos de trombosis, que pueden producir infarto de miocardio o infarto cerebral. En el peor de los casos, la hipertensión arterial puede reblandecer las paredes de la aorta y provocar su dilatación o rotura, lo que inevitablemente causa la muerte.
Además, es muy importante tener en cuenta que, en aquellos pacientes que ya han tenido un problema cardiovascular, la hipertensión puede intensificar el daño.
Otros efectos
La hipertensión, aparte de los graves trastornos mencionados, también puede influir en otros puntos importante de nuestro cuerpo. Así, el cerebro se ve directamente afectado por la hipertensión. Cuando las arterias se vuelven rígidas y estrechas, el riego sanguíneo resulta insuficiente y provoca la aparición de infartos cerebrales. La elevación de la presión arterial también puede causar la rotura de una arteria y ocasionar una hemorragia cerebral.
La hipertensión causa rigidez en las arterias que suministran la sangre a los riñones. Pero también perjudica al propio riñón, lo que puede desembocar en una insuficiencia renal que incluso requiera diálisis. Por otro lado, si el riñón resulta dañado se puede producir un aumento de la presión arterial.
Niveles normales de presión arterial
- Presión arterial normal. Los niveles de máximos de presión arterial sistólica (máxima) están entre 120-129 mmHg, y las de diastólica (mínima) entre 80 y 84 mmHg. Cifras más bajas también pueden considerarse normales, siempre que no provoquen ningún síntoma.
- Presión arterial normal-alta. Las cifras de presión arterial sistólica (máxima) están entre 130-139 mmHg, y las de diastólica (mínima) entre 80-89 mmHg. En personas diabéticas, los niveles superiores a 140/85 mmHg también se consideran altos.
Tratamiento y prevención
El mejor tratamiento de la hipertensión es una buena prevención que evite su aparición. Para ello es fundamental seguir un estilo de vida cardiosaludable:
- No fumar. El tabaco aumenta la presión arterial y la frecuencia cardiaca. Además, las personas hipertensas fumadoras multiplican el efecto perjudicial del tabaco. Dejar de fumar tiene unos efectos positivos superiores a cualquier medicación para la hipertensión.
- Cuidado con el alcohol. El consumo moderado de alcohol (un vaso de vino al día en las comidas) puede ser beneficioso, pero si es excesivo provoca el incremento de la presión arterial y otras alteraciones perjudiciales el corazón y otros órganos.
- Controlar el peso. El sobrepeso es una causa de hipertensión. Rebajarlo reduce la presión arterial y disminuye el riesgo cardiovascular y de diabetes.
- Hacer ejercicio físico regular para bajar las cifras de presión arterial. Además, ayuda a controlar el peso y logra disminuir el riesgo cardiovascular.
- Practicar una dieta cardiosaludable. Los hipertensos deben disminuir el consumo de sal y alimentos que la contengan. También consumir frutas, verduras, legumbres, frutos secos, pan y otros cereales. Por último, usar aceite de oliva como grasa principal e incrementar la ingesta de aves y pescado en detrimento de las carnes rojas.
Tratamiento farmacológico. El hipertenso no puede conformarse con las recomendaciones anteriores, ya que es posible que deba seguir un tratamiento farmacológico. Los resultados no siempre reflejan una reducción inmediata de la presión arterial, así que es necesario esperar un poco antes de plantearle al médico un cambio
de medicación.
Los pacientes que siguen un tratamiento antihipertensivo deben tener en cuenta estos consejos:
- Aunque la presión arterial se normalice, nunca hay que dejar de tomar la medicación.
- Cumplir estrictamente el tratamiento y mantener el horario de ingesta de las pastillas.
- Consultar al doctor si el tratamiento no obtiene resultados. Revisar también la dieta por si algún alimento (como la sal) impide el efecto antihipertensivo de la medicación.
- El tratamiento debe compatibilizarse siempre con un estilo de vida cardiosaludable.
Fuente: Micof – Pixabay
Beneficios de la fitoterapia

Aunque mucha gente desconoce su nombre real, lo cierto es que la Fitoterapia esta muy presente en nuestra vida diaria y sus beneficios son más que probados, pero ¿qué es la Fitoterapia?
La fitoterapia es el uso de las propiedades de las plantas para la prevención, la curación o el alivio de una amplia variedad de determinadas patologías o su prevención. No todas las plantas sirven para curar, a las que tienen propiedades curativas se les llama Plantas Medicinales.
También es la base de la medicina o los medicamentos como los conocemos en la actualidad. La mayoría de ellos han surgido de las plantas y de su utilización desde la antigüedad para tratar muchas dolencias.
La utilización de las plantas medicinales supone una alternativa 100% natural para diferentes patologías. Una planta puede llegar a contener cientos de sustancias, flavonoides, polifenoles, alcaloides, ácidos grasos, saponinas, aceites esenciales, etc…, todas ellas con propiedades específicas y orientadas a un problema de salud.
Hay un punto muy importante en la utilización de una planta para “curar” y es el principio de sinergia, es decir, la combinación de todos los principios activos de una planta va a ejercer una actividad mayor y más eficaz que si se utilizan de forma aislada.
Esto conlleva una mayor biodisponibilidad, mayor efectividad y escasos efectos secundarios.
Existen plantas con actividad anti-inflamatoria, como el Harpagofito o la Cúrcuma, que nos ayudarán a disminuir los dolores articulares; plantas con actividad venotónica y astringente como la Vid Roja o el Rusco que podemos recomendar en caso de problemas de circulación; el Arándano rojo que contribuye al bienestar urinario; el té verde que favorece la lipolisis y ayuda a adelgazar, etc.
Todas ellas nos aportan lo mejor de la naturaleza para nuestra salud
Fuente: Yosoynatural
¿Qué es la Clamidia?
¿Qué es la Clamidia?
La clamidia es una enfermedad de transmisión sexual común especialmente entre adolescentes y adultos jóvenes. Es causada por una bacteria llamada Chlamydia trachomatis, de ahí el nombre de la enfermedad.
El gran problema con la clamidia es que produce síntomas bastante vagos y borrosos. Por lo tanto, los síntomas de la enfermedad no siempre son reconocibles por las personas o se confunden con otros trastornos.
Puede infectar a hombres y mujeres. Las mujeres pueden contraer clamidia en el cuello del útero, el recto o la garganta. Los hombres pueden contraer clamidia en la uretra (el interior del pene), el recto o la garganta. La Clamidia además de ser una enfermedad o patología que se transmite a través de las relaciones sexuales, también pueden darse caso en los que se transmita por medios materno-fetales, es decir, por infección directa de la madre infectada al niño durante el paso del recién nacido en el canal de parto.
Síntomas de la Clamidia
Al no tener unos síntomas claramente identificados, la clamidia se define como una enfermedad “silenciosa”. Sin embargo, a pesar de esto, la clamidia no debe tomarse a la ligera. De hecho, como veremos ahora, en las mujeres, la clamidia causa una inflamación del cuello del útero, lo que puede tener graves consecuencias para el tracto reproductivo que resulta en la llamada enfermedad inflamatoria pélvica. En los hombres, por otro lado, la clamidia puede causar un estado inflamatorio del área genital, con el riesgo de que la infección se extienda a otros órganos.
A partir de como afecta a hombres y mujeres podemos identifica estos síntomas:
Quemazón y ardor
Los síntomas de clamidia aparecen de una a tres semanas después de la infección. Esta ventana de tiempo es peligrosa, porque en esta etapa uno puede transmitir la enfermedad a otros sin darse cuenta. En las mujeres, la bacteria infecta la uretra y el cuello uterino, también conocido como cuello uterino, que se inserta hacia abajo en la vagina. Esta infección causa quemazón y picazón íntima, flujo vaginal de color blanco amarillento y una irritante sensación de irritación.
Dolor en el abdomen
Si se descuida, en algunas mujeres la clamidia puede causar dolor en la parte inferior del abdomen y la espalda, así como náuseas, fiebre y pérdida de sangre incluso fuera del ciclo menstrual.
Irritación y quemazón en la uretra
En los hombres, la clamidia puede causar uretritis y quemaduras y secreciones de la uretra con una sensación de irritación y picazón en las partes íntimas.
Hinchazón de los testículos
En raras ocasiones, hay inflamación, hinchazón y dolor en los testículos.
Dolor anal
Si la clamidia se transmite a través de una relación anal, puede infectar el recto y causar dolor, pérdida y sangrado.
Infecciones al bebé
La infección durante el nacimiento, desde la madre hasta el recién nacido, por otro lado, puede provocar neumonía e infecciones graves de los ojos y los oídos.
Causas de la Clamidia
La Chlamydia trachomatis es una bacteria intracelular obligada; significa que puede vivir y reproducirse solo dentro de las células anfitrionas.
Relaciones sexuales
El microorganismo se transmite con relaciones íntimas de diversos tipos entre una persona infectada y una persona sana. En este sentido, las relaciones sexuales de cualquier tipo deben considerarse en riesgo, tanto vaginal como oral o anal; en el caso del sexo oral la clamidia también puede infectar la garganta.
En este sentido, el riesgo se produce siempre que hay un intercambio de fluidos sexuales, ya sea directo o indirecto, por ejemplo, a través de las manos; incluso el intercambio de juguetes sexuales, y si se realiza en muy poco tiempo, puede determinar la infección. Naturalmente, la enfermedad también se puede transmitir cuando las parejas no alcanzan el orgasmo.
Besos
Por el contrario, el riesgo de contagio a través del beso o indirectamente a través del uso común de los inodoros parece ser nulo. Conviene precisar que la clamidia afecta principalmente a las personas que tienen relaciones sexuales sin protección, ocasional y frecuente con distintas personas , mientras que el uso de condones reduce significativamente el riesgo de infección.
Recuerda que la clamidia a menudo no causa síntomas significativos, por lo que incluso los sujetos asintomáticos, aparentemente en perfecto estado de salud, aún pueden transmitir la enfermedad.
Complicaciones de la clamidia
La Clamidia es una enfermedad que debemos tratar cuanto antes ya que aunque no lo parezca cuenta con algunas complicaciones que pueden ser graves:
Complicaciones en la mujer
En cuanto a las complicaciones, en la parte introductoria hemos visto cómo, a pesar de que las manifestaciones de la clamidia suelen ser leves, las consecuencias del sistema reproductivo pueden ser muy graves. En la mujer, si no se trata, la infección puede extenderse al útero y volver a las trompas de Falopio, hasta llegar a los ovarios.
En este sentido, la consecuencia más grave y temible es la llamada enfermedad inflamatoria pélvica; esta patología está de hecho asociada con dolor pélvico crónico y aumenta el riesgo de abortos y embarazos extrauterinos, lo que lleva a la infertilidad debido a la oclusión de las trompas.
Complicaciones en el hombre
Cuando las complicaciones de la clamidia afectan al hombre, pueden ocurrir infecciones del epidídimo, que es un pequeño tubo con numerosas convoluciones ubicadas en el escroto; dentro del epidídimo los espermatozoides maduran y se almacenan antes de la eyaculación.
Además, el daño a los testículos y las infecciones de próstata puede ocurrir debido a una clamidia descuidada.
Si se sospecha una infección por clamidia, busca asistencia médica lo antes posible, incluso cuando los síntomas no estén presentes. La infección se diagnostica tradicionalmente mediante pruebas de cultivo, es decir, mediante la replicación de la bacteria en una muestra de secreciones infectadas en el laboratorio.
Todas las pruebas se pueden realizar en muestras de orina o cervicales, uretrales, vaginales, rectales, conjuntivales y orales. Una vez diagnosticada la clamidia el médico recomendará el mejor tratamiento.
Tratamiento de la clamidia
Dada la naturaleza bacteriana de la infección, la clamidia se trata con antibióticos aunque vemos a continuación todos los tratamientos al respecto.
Medicamentos
La terapia que el médico prescriba con antibióticos para tratar la clamidia debe establecerse sobre la base de los resultados del antibiograma que se haya realizado durante los análisis microbiológicos; con esta prueba se evalúa la susceptibilidad de la bacteria a varios tipos de antibióticos, con el fin de identificar el medicamento más efectivo.
Los regímenes terapéuticos generalmente recomendados incluyen el uso de antibióticos como tetraciclina, doxiciclina y eritromicina, posiblemente reemplazados por fármacos más recientes como la azitromicina y la ofloxacina. En cualquier caso, la terapia debe seguirse correctamente y escrupulosamente, siguiendo las instrucciones médicas. Esto evita la recaída y limita la aparición de resistencia peligrosa a los antibióticos.
Tratamiento de prevención a las parejas
Otro aspecto fundamental es que, además del sujeto involucrado, todas las parejas sexuales deben haber sido tratadas hasta 60 días antes del inicio de los síntomas. Esta precaución sirve para evitar el llamado efecto ping-pong; en esencia, se evita el “paso” de la enfermedad y las posibilidades de difusión a otros sujetos también son limitadas.
Abstinencia o uso de preservativos
Durante el tratamiento, es importante abstenerse de tener relaciones sexuales o usar condones. Esta precaución también puede ser requerida por un cierto período después del final del tratamiento con antibióticos; de hecho, el médico puede prescribir una segunda prueba después de unas semanas para determinar la erradicación de la infección.
Revisión ginecológica
Dada la dificultad para reconocer los síntomas, una recomendación importante para todas las mujeres sexualmente activas es realizar un control anual por parte del ginecólogo. Además, recordamos la importancia de usar un condón, que reduce el riesgo de contraer clamidia y otras enfermedades de transmisión sexual
Fuente: blogmedicina.com
Diabetes y pie diabético
Diabetes
Diabetes es una enfermedad en la que los niveles de azúcar (o glucosa) en la sangre están muy altos. A la glucosa que circula por la sangre se le llama glucemia.
Con la edad, el exceso de glucosa en sangre puede causar serios problemas. Dañar la vista, los riñones y los nervios. La diabetes también puede causar enfermedades cardíacas, derrames cerebrales y la necesidad de amputar un miembro . Las mujeres embarazadas también pueden desarrollar diabetes, llamada diabetes gestacional.
Se puede comprobar si uno tiene diabetes con un análisis de sangre. Practicar ejercicio, controlar el peso y un plan de comidas y dieta adecuados puede ayudar a controlar la diabetes. También debe controlar el nivel de glucosa en sangre y, si tiene receta médica, tomar medicamentos.
Pie diabético
Una lesión muy característica de las personas con diabetes es el pie diabético, que es el resultado de las alteraciones en la sensibilidad (neuropatía periférica) y en el riego de las arterias (artropatía periférica). El riesgo de padecer esta lesión aumenta conforme avanza la diabetes, llegando a presentar una incidencia de amputaciones por este motivo en torno a 4 por 1.000 pacientes y año. Se estima que el 15% de los diabéticos presentarán en algún momento de su vida lesiones compatibles con un pie diabético.
Los factores más importantes para su desarrollo son el mal control de la diabetes, la neuropatía, las deformidades del pie (artropatía de Charcot), la arteriopatía y el tabaco. El 80% de los pacientes con pie diabético presentan alteración de la sensibilidad, y estos son los más proclives a desarrollar úlceras.
Dichas alteraciones facilitan que un mínimo traumatismo o herida provoque úlceras o heridas de difícil cicatrización, y que originan infecciones graves, dolores y, en situaciones avanzadas, incluso amputaciones.
Señales de pie diabético
Las primeras señales que deben alertarnosde que tenemos un pie diabético son rojeces de algunas zonas del pie, aumento de la temperatura del pié, durezas o zonas callosas que no mejoran y se acaban ulcerando. Estas úlceras pueden llegar a derivar en úlceras más profundas y alcanzar el hueso provocando una osteomielitis, y finalmente en situaciones muy avanzadas una gangrena del pie. Con un buen seguimiento y control son lesiones evitables.
Consejos para mejorar la piel que sufre psoriasis
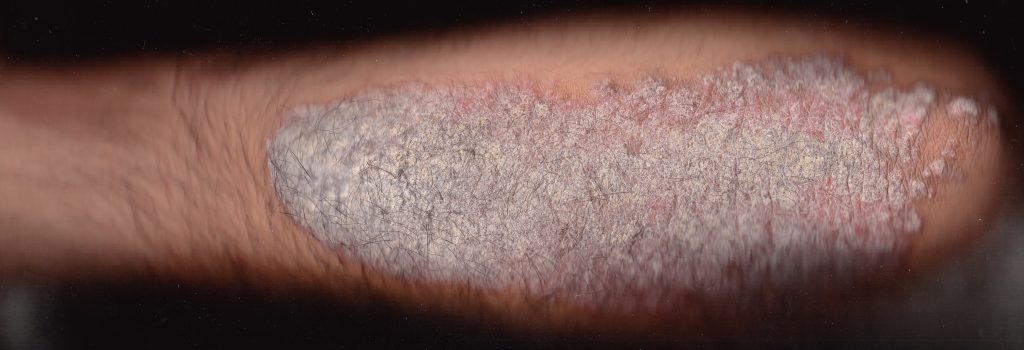
La Psoriasis es una enfermedad que afecta en especial a la piel, con enrojecimientos y provocando una gran descamación en ciertas zonas, además de picor y heridas derivadas del rascado.
Asimismo, puede afectar a las articulaciones y causar inflamación y dolor.
«Entre el 2 y 3 % de la población mundial sufre de esta afección y, en España, se calcula que son cerca de 1.000.000 quienes la padecen», explica Mónica García Bodini, bioquímica y fundadora de Green Frog. Además, según datos publicados recientemente por la Academia Española de Dermatología y Venereología, un tercio de los casos de psoriasis se inicia antes de cumplir los 20 años.
«El otoño es una época especialmente sensible para los que padecen psoriasis. Con la llegada del frío y la sequedad del ambiente, es frecuente que aumenten los brotes, así que es esencial seguir las recomendaciones de los especialistas, sobre todo en estos meses del año», añade la experta.
Aunque la OMS declaró en 2014 la psoriasis como «enfermedad crónica para la que no hay cura», son muchos los remedios naturales que pueden ayudar a paliar y reducir sus síntomas. A continuación presentamos cinco consejos para no la enfermedad no afecte más en otoño:
– Cambiar la dieta. La ingesta de determinados alimentos puede ayudar a reducir las molestias. Cocinar con aceite de oliva, tomar entre dos y tres piezas de fruta al día, consumir un par de puñados de frutos secos crudos diariamente o disminuir la cantidad de carne y lácteos son solo algunas de las pautas a seguir. «Tomar un vaso con 50 ml de jugo de aloe vera fresco antes de cada comida también ayuda a regular de forma moderada y progresiva la capacidad de reacción del sistema de defensas», explican.
– Darse baños de agua salada. Tomar baños de agua salada a diario o semanalmente ayuda a regenerar la piel. Es recomendable evitar los geles de baño y champús que contengan componentes ácidos y agresivos para la piel.
– Utilizar cremas naturales. La aplicación de preparados hechos con componentes naturales es muy efectiva contra los síntomas de la psoriasis. Las cremas Vera Green, por ejemplo, se elaboran a base de aloe vera 100% BIO e incluyen otros componentes como la cera virgen de abeja, el llantén mayor o la centella asiática, entre otros. La mezcla de estos elementos naturales, que tienen propiedades antiinflamatorias, antisépticas, hidratantes o reepitalizantes, entre muchas otras, hacen de estas cremas un aliado perfecto, aplicándolas entre dos y tres veces al día.
– Vestir con ropa amplia y con materiales orgánicos. Al estar más en contacto con la piel, la ropa ajustada puede aumentar las rozaduras. Lo mismo ocurre con las prendas teñidas, que son más rígidas. Se aconseja vestir con ropa holgada y transpirable, siendo las fibras naturales como el algodón o el lino las más adecuadas.
– Tomar el sol. Las exposiciones prolongadas al sol como la sequedad provocada por el frío pueden agravar los síntomas de la psoriasis. Por el contrario, una exposición moderada es totalmente beneficiosa. Lo ideal es tomar el sol, sin protección, durante unos pocos minutos, e ir alargando el tiempo de manera gradual hasta los 15 minutos diarios, siempre en las horas de sol menos intensas.
Tromboembolismo
La trombosis es un tipo de enfermedad cardiovascular que produce directamente o por problemas asociados, la muerte de 1 de cada 4 personas en el mundo. En el Día Mundial de la Trombosis es importante recordarla y tenerla presente
El Tromboembolismo Venoso o ETV
La enfermedad tromboembólica venosa (ETV) en cualquiera de sus formas (trombosis venosa profunda o embolismo pulmonar) es un proceso caracterizado por la coagulación de la sangre en el interior de las venas (trombosis), con las consecuencias resultantes del desplazamiento y fijación en el pulmón de la totalidad o de un fragmento del coágulo (embolia).
No debe confundirse con la presencia de varices, ya que, aunque éstas pueden ser causa de ETV, consisten en dilataciones venosas en las que no siempre existe un trombo que obstruye la luz de la vena. La localización típica de la trombosis venosas son las venas de la pantorrilla y del muslo.
La trombosis venosa es la tercera causa de muerte cardiovascular después del infarto agudo de miocardio y el ictus. Sin embargo, se puede prevenir y tratar.
El pronóstico a largo plazo del paciente que ha sufrido un episodio de ETV puede complicarse debido a la aparición de trombosis recurrentes, a pesar del tratamiento anticoagulante, y a la presencia del síndrome postrombótico, caracterizado por insuficiencia venosa crónica, que condiciona problemas circulatorios y alteraciones en la piel de la extremidad que puede ulcerarse y presentar gangrena.
¿Cuales son los síntomas de la Trombosis?
Existen síntomas locales, principalmente el dolor localizado en el trayecto venoso de la pierna, que aumenta con la flexión dorsal del pie; el edema de la extremidad que es blando y progresa desde la raíz del miembro afecto, en el que existe sensación de pesadez y un cierto grado de impotencia funcional, y aumento del calor local en la extremidad.
En ocasiones existen síntomas generales, como fiebre, aumento de la frecuencia cardiaca y síntomas respiratorios, como tos, disnea y ocasionalmente hemoptisis como manifestaciones de una embolia pulmonar.
Factores de riesgo
Existen factores de riesgo , es decir, situaciones que predisponen a la aparición de ETV.
Los más importantes son la edad avanzada, las intervenciones de cirugía mayor, los pacientes con inmovilizaciones prolongadas, como en caso de infarto cerebral o insuficiencia cardiaca, las enfermedades inflamatorias del intestino, el embarazo y puerperio, las neoplasias y los anticonceptivos orales.
Además, existen factores de riesgo congénitos, que conllevan una tendencia genéticamente determinada para presentar ETV, los más frecuentes se conocen como resistencia a la proteína C (factor V Leiden) y mutación de la protrombina, pudiendo afectar a varios miembros de una misma familia.
Prevención
Existen situaciones clínicas, después de una intervención quirúrgica o personas que llevan tiempo encamados, que favorecen y aumentan el riesgo de presentar una trombosis venosa.
Es por eso que en estos casos, es necesario llevar a cabo medidas farmacológicas de prevención, administrando heparina por vía subcutánea o bien medicación anticoagulante por vía oral.
Como medidas generales que pueden disminuir este riesgo están la deambulación precoz, evitando la inmovilización durante un tiempo demasiado prolongado, beber gran cantidad de agua y la realización de ejercicios en los que se contraiga la musculatura de las piernas y de esta manera se estimule el retorno venoso.